Choice of Primary Anesthetic Regimen Can Influence Intensive Care Unit Length of Stay after Coronary Surgery with Cardiopulmonary Bypass
Stefan G. De Hert, M.D., et al.
要旨
この研究論文は、待機的冠動脈手術を受ける患者の集中治療室(ICU)と入院期間(LOS)に対する麻酔薬の違いによる影響を検討したものである。この研究では、2種類の揮発性麻酔薬(セボフルランとデスフルラン)と2種類の静脈麻酔薬(プロポフォールとミダゾラム)を、レミフェンタニルをベースとしたレジメンの一部として比較した。
主な所見は以下の通りである:
セボフルランとデスフルランはICUおよび病院でのLOSの短縮と関連していた(P < 0.01)。
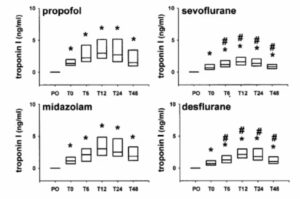
セボフルラン群とデスフルラン群では、術後のトロポニンI濃度と長期間の強心補助の必要性が低く、術後早期の心筋機能がより良好に保たれていることが示された。
心房細動の発生率、挿管時間、その他の術後合併症については両群間に差はみられなかった。
この研究は、揮発性麻酔薬であるセボフルランとデスフルランの使用は、術後早期の心機能がより良好に保たれるためと思われるが、ICUおよび病院でのLOSの短縮につながる可能性があると結論づけている。
関連性
本論文は、冠動脈手術後の回復転帰に対する麻酔薬の影響を強調するエビデンスの増加に追加するものである。セボフルランとデスフルランの特異的な有益性を明らかにすることで、この研究は心臓手術中の麻酔の最適管理に関する新たな知見を提供する。この研究は、患者の回復を促進し医療費を削減する洗練されたプロトコールにつながる可能性があり、同時に従来の総静脈麻酔レジメンに挑戦するものである。様々な患者プロファイルや異なる病院環境において、これらの知見を検証するためにさらなる研究が必要である。
Abstract
背景
揮発性麻酔薬は冠動脈手術中の心筋を保護する。この研究では、麻酔レジメンに揮発性薬剤を使用することで、静脈麻酔レジメンと比較して集中治療室(ICU)および入院期間(LOS)が短縮するという仮説を立てた。
方法
選択冠動脈手術患者を、レミフェンタニルベースの麻酔レジメンの一部としてプロポフォール(n=80)、ミダゾラム(n=80)、セボフルラン(n=80)、デスフルラン(n=80)を投与する群に無作為に割り付けた。多重ロジスティック回帰分析を用いて、ICU LOSの延長に関連する独立変数を同定した。
結果
患者特性は全群で同様であった。ICUおよび病院でのLOSはセボフルラン群およびデスフルラン群で低かった(P < 0.01)。ICUの長期滞在(48時間以上)を必要とした患者数も有意に少なかった(プロポフォール:n=31;ミダゾラム:n=34;セボフルラン:n=10;デスフルラン:n=15;P < 0.01)。心房細動の発生、術後トロポニンI濃度が4ng/mlを超えたこと、および長期の強心補助の必要性(12時間以上)がICU LOS延長の有意な危険因子として同定された。術後トロポニンI濃度と長期強心療法の必要性は、セボフルラン群とデスフルラン群で低かった(P < 0.01)。術後の心機能も揮発性麻酔薬のほうが良好に保たれていた。その他の術後合併症の発生率は全群で同様であった。
結論
セボフルランとデスフルランの使用により、ICUおよび入院期間が短縮した。これは術後早期の心筋機能のより良い維持と関連しているようであった。
主要関連文献
- Bignami, E., Landoni, G., Biondi-Zoccai, G.G.L., et al. “Volatiles Anesthetics Reduce Mortality in Cardiac Surgery.” Journal of Cardiothoracic and Vascular Anesthesia, 2009.
- Landoni, G., Greco, T., Biondi-Zoccai, G., et al. “Anaesthetic drugs and survival: a Bayesian network meta-analysis of randomized trials in cardiac surgery.” British Journal of Anaesthesia, 2013.
- Jakobsen, C.J., Berg, H., Hindsholm, K.B., Faddy, N., Sloth, E. “The influence of propofol versus sevoflurane anesthesia on outcome in 10,535 cardiac surgical procedures.” Journal of Cardiothoracic and Vascular Anesthesia, 2007.


コメント